واکنشهای پوستی مهارکنندههای چکپوینت
واکنشهای پوستی مهارکنندههای چکپوینت،یک کلاس نسبتا جدید از داروهای ضدسرطان، مهارکنندههای چکپوینت ایمنی (ICIs)، در هدف قرار دادن تومورها بسیار اثربخش هستند.
با این حال، آنها با برخی واکنشهای پوستی بالقوه مضر در ارتباط هستند. متاسفانه، این عوارض جانبی ممکن است نشانه خوبی باشد که داروها دارند کار خود را انجام میدهند.
بنابراین قطع درمان تصمیمی نیست که به آسانی اتخاذ شود. یک مطالعه جدید راهنمای مفیدی را در مورد چگونگی مدیریت بیشتر این واکنشهای پوستی و حفظ مسیر درمان سرطان در اغلب موارد ارائه میدهد.
ICIs آنتیبادی مونوکلونال هستند که در درمان تعداد رو به رشد سرطانها با رها کردن سیستم ایمنی امیدبخش هستند – که دلیل رویدادهای جانبی (AEs) با واسطه ایمنی آنها هم هست.
این موارد شامل سرطانهای ریه سلولهای غیرکوچک و کوچک، لنفوم هوچکین، سرطان مثانه، سرطان سلولهای کلیوی، ملانوما، کارسینوم سلول مرکل است. در پرتو نقش رو به گسترش این عوامل، ضروری است که ما رویدادهای جانبی شایعتر و کمتر شایع، اما شدید مرتبط با این داروهای قوی را شناسایی کنیم.
هر چند که واکنشهای پوستی آزار دهنده متنوع هستند، این واکنشهای شدید ممکن است مهلک باشند و میتوانند شامل کولیت، کبد (هپاتیت)، یا مسمومیت پوستی باشند.
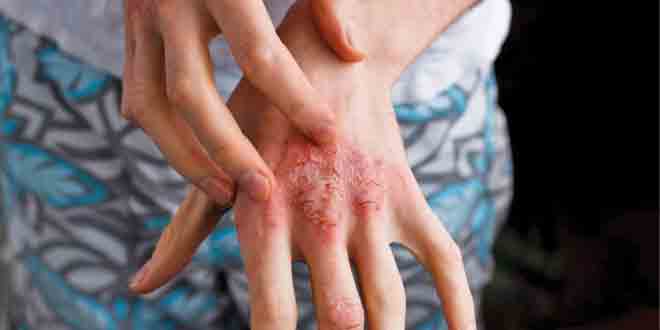
رویدادهای جانبی پوستی تا نیمی از بیمارانی را که ICIs میگیرند، درگیر میکنند و این یکی از جدیترین عوارض این عوامل به حساب میآیند.
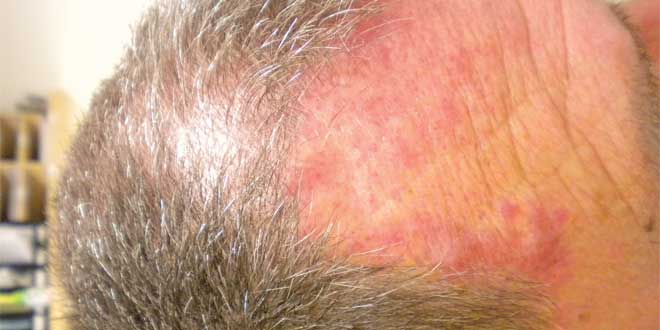
واکنشهای پوستی میتوانند چندین شرایط دیگر را تقلید کنند و میتوانند عملا به هر شکل (لیکنوئید، ماکولوپاپولار، پسوریازیسیفرم، اگزماتوز و ایمونوبولوس، آکنهفرم و گرانولوماتوز) وجود داشته باشند.
واکنشهای شدید و بالقوه مهلک واکنشهای پوستی میتوانند شامل واکنش شبیه سندرم استیون – جانسون (SJS)، واکنش دارویی با ائوزینوفیلی و علائم سیستمیک (DRESS)، یا واکنشهای خودایمنی (مثل، ویتیلیگو، آلوپسیآرهآتا) باشند. اینها ممکن است نیاز به وقفه یا قطع درمان داشته باشند.
و این مهم است چون این واکنشها میتوانند به خوبی به عنوان نشانگر اثربخشی برای این عوامل باشند – که ادامه آنها مهم است.
برای درک بهتر واکنشهای پوستی مرتبط با ICI، گروهی از محققان دانشگاه ییل یک بررسی نموداری گذشتهنگر درباره بیمارانی انجام دادند که به بیمارستان مراقبتی سطح سوم خود برای واکنشهای پوستی که در حین ایمونوتراپی سرطان رخ داده بودند، مراجعه کردند.
این مطالعه شامل حدود ۱۰۰ بیمار درمانشده با ICIs بین سالهای ۲۰۱۶ تا ۲۰۱۸ است. نویسندگان چندین ویژگی مشترک را از این واکنشهای دارویی شناسایی کردهاند:
۱) ICIs ممکن است زمان طولانیتری را نسبت به رژیمهای دارویی کموتراپیوتیک سنتی تا نشان دادن پاسخ داشته باشند – که احتمالا توضیح میدهد چرا متوسط مدتزمان تاخیر بین دریافت دارو و واکنش از چند روز تا تقریبا یک سال و نیم متغیر است. این دوره بسته به نوع واکنش پوستی متغیر است. واکنشهای ماکولوپاپولار و SJS-like نسبت به واکنشهای ایمونوبولوس و گرانولماتوز به ظهور سریعتر گرایش داشتند.
۲) پنج نوع واکنش شایع پوستی، لیکنوئید، ماکولوپاپولار، پسوریازیسیفرم، اگزماتوز و ایمونوبولوس بودند.
۳) یک چهارم از این رویدادها، که بیشتر آن شدید بودند، منجر به وقفه در درمان شدند؛ تقریبا ۱ مورد در هر ۱۰ مورد از این وقفهها دائمی شدند.
۴) واکنشهای پوستی اغلب با دو عاملی مرتبط بودند که مرگ سلولی برنامهریزی شده را مهار میکردند . تقریبا یک سوم واکنشها با pembrolizumab و یک سوم دیگر با nivolumab رخ دادند.
۵) درمان ترکیبی با ipilimumab، که ۴-anti-CTLA را هدف قرار میدهد و nivolumab، با ۱۷ مورد از موارد مرتبط بود.
۶) رویدادهای جانبی پوستی شیوع کمتری با atezolizumab و durvalumab داشتند که هر دو anti-PD-L1 agents هستند و نیز با داروی ipilimumab که ۴-anti-CTLA است.
۷) اکثریت قاطع واکنشها (۹۰ درصد) با کورتیکواستروئیدهای موضعی درمان شدند. واکنشهای درجه بالاتر (۲۰ درصد) نیاز به کورتیکواستروئیدهای سیستمیک داشتند. درمان با عوامل دیگر و نیز فوتوتراپی، در صورت مناسب بودن برای واکنشهای پوستی، مورد استفاده قرار گرفت. فقط ۱۰ درصد از واکنشها به درمان و قطع ICI واکنش نشان ندادند.
۸) خارش رایجترین علامت بود، و اغلب برای کنترل به ترکیب درمان ترکیبی (مثل، کورتیکواستروئیدهای موضعی، آنتیهیستامینها، گاباپنتین و aprepitant) نیاز داشت.
دیدگاه
این مرور اطلاعات ارزشمندی را مربوط به فورانهای پوستی مرتبط با ICI درمانی فراهم میکند. همانطور که استفاده از این داروهای ایمونوتراپی قوی به توسعه خود ادامه میدهند، پزشکان باید خود را با طیف گستردهای از واکنشهای پوستی بالقوه و الگوریتم های درمانی مرتبط با آنها آشنا باشند.
فقط اقلیتی از بیماران (۳/۲۴ درصد) مبتلا به رویدادهای جانبی شدیدی شدند که نیاز به توقف درمان ایمونوتراپی داشتند (حدود یک سوم این وقفهها دائمی بودند).
تظاهرات ایمونوبولوس و SJS-like بیشتر احتمال داشت که موجب قطع درمان شوند. در مقابل، واکنشهای شایعتر لیکنوئید و ماکولوپاپولار در کمتر از یک سوم موارد موجب قطع ایمونوتراپی شدند.
اکثر رویدادهای جانبی پوستی با درمان درماتولوژیک بهبود یافتند یا در صورت لزوم ایمونوتراپی را متوقف کردند. کمتر از ۱ در ۵ بیمار (۸/۱۸ درصد) پس از سرگیری ایمونوتراپی، واکنشهای کلاس ۲ یا ۳ پیدا کردند.
این مشاهدات کلیدی باید مدیریت رویدادهای جانبی پوستی را در بیماران دریافت کننده ICIs هدایت کنند. از آنجا که واکنشهای پوستی در این گروه بسیار رایج هستند، پزشکان باید خود را با درمانهای اثربخش و نوع خاص آشنا کنند.
ما باید از توصیه knee-jerk برای توقف ایمونوتراپی اجتناب کنیم مگر اینکه شدت واکنش پوست ما را ناچار به آن کند. در مواردی که ICIs بهترین شانس بیمار برای مقابله با سرطان تهاجمی هستند، درمان از طریق واکنش پوست یا دوباره به جریان انداختن پس از یک استراحت کوتاه همیشه باید مد نظر قرار گیرد – و یک دلیل مهم برای این است که چرا تصمیمگیری درباره قطع یک درمان بالقوه نباید به طور یک جانبه انجام شود، بلکه باید به صورت مشارکتی باشد.
یک پرسش بیپاسخ این است که آیا انتقال به یک کلاس متفاوت از مهارکنندههای چکپوینت ممکن است کمک کننده باشد یا خیر. یک نکته کلیدی در آغاز این عوامل هشدار دادن به بیمارانی است که بیماریهای پوستی از قبل موجود مانند پسوریازیس دارند و ممکن است در طول درمان با ICIs شعلهور شوند. در این موارد، پایش درماتولوژیک و مداخله اولیه باید مد نظر باشد.