گزارش بالینی/ مردی ۳۷ ساله با درد پا
گزارش بالینی/ مردی ۳۷ ساله با درد پا،معرفی مورد: مرد آسیایی ۳۷ سالهای با درد پا در بخش عمومی بیمارستان سنتماری (Saint Marys) بستری شد که یکی از بیمارستانهای وابسته به مایوکلینیک در روچستر است. وی شرح حالی از درد فزاینده انگشتان پای چپ میداد که از ۱۰ هفته پیش شروع شده بود.
مادر وی در هنگام گرفتن شرح حال اولیه حضور داشت و گزارش کرد که انگشتان سوم و چهارم طی ۴ هفته گذشته به تدریح سیاهتر شدهاند. چهار روز قبل از بستری، پزشکی در بیمارستانی دیگر متوجه پوسچولی در قاعده انگشت سوم و اریتم در پای بیمار شد و درمان را با سیپروفلوکساسین شروع کرد.
در هنگام بستری بیمار درد پای چپ خود را در حد ۸ نمره از ۱۰، ردهبندی کرد و با پایین قرار دادن اندام میتوانست درد را تا حد زیادی تخفیف دهد. وی تا سن ۲۹ سالگی سالم بوده ولی در آن هنگام در زمان بازی تنیس دچار کرختی پای راست شده است.
در آن زمان ترومبوز شریانی اندام تحتانی با منشا نامشخص گزارش شد و بیمار تحت ترومبکتومی شریانهای تیبیال قدامی راست و فمورال دو طرف قرار گرفت.
جزییات جراحی انجام شده در دسترس نبود، هرچند که بیمار ذکر کرد پس از جراحی وی شروع به مصرف سیلوستازول کرده که یک مهارکننده فسفودیاستراز است (برای لنگش متناوب اندام تحتانی) و درمان درازمدت وارفارین با کنترل عالی نسبت همسان شده بینالمللی (INR) دریافت کرده است.
با توجه به شرح حال اولیه و یافتههای معاینه، کدامیک از تشخیصهای زیر در هنگام بستری کمتر محتمل است؟
الف) دیابت شیرین
ب) نکروز ناشی از وارفارین
پ) بیماری واسکولیتی اولیه
ت) آمبولی
ث) آسیب تروماتیک
با توجه به شرح حال محدود، تشخیصهای افتراقی در هنگام بستری باید همچنان گسترده باشد.
– دیابت شیرین را باید به عنوان علت، مورد بررسی قرار داد چرا که علتی شایع برای زخم پا و نکروز انگشتان است. ایجاد زخم در دیابت ثانویه به مجموعهای از علل ایسکمیک و نوروپاتیک است.
– نکروز ناشی از وارفارین عارضهای نادر است، در چند روز اول درمان با وارفارین شایعتر است و با مصرف دوز اولیه زیاد دارو ارتباط دارد. درمان درازمدت بیمار با وارفارین و کنترل خوب INR احتمال این تشخیص را به کمترین حد میرساند.
– بیماریهای واسکولیتی اولیه مانند آرتریت سلول ژانت، نشانگان چرج ـ استراوس، پلیآنژییت میکروسکوپیک، ترومبوآنژییت اوبلیتران و پلیآرتریت ندوزا علل نارسایی شریانی هستند و میتوانند با یافتههای این بیمار همخوانی داشته باشند. همچنین تخفیف درد حین قرار گرفتن اندام در وضعیت وابسته به جاذبه (dependent) نیز از نارسایی شریانی حمایت میکند.
– بیماری آمبولیک میتواند موجب ایسکمی دیستال شود و علل آمبولیک مانند آنهایی که با آترواسکلروز ارتباط دارند، باید بررسی بیشتری شوند.
– آسیب تروماتیک نیز باید در تشخیصهای افتراقی هنگام بستری گنجانده شود، بهویژه با توجه به اینکه حادثهای قبلی در هنگام ورزش رخ داده است. شرح حال کاملتر گرفته شد تا بر تشخیصهای افتراقی تمرکز شود.
بیمار ترومای جدید را به اندام تحتانی، تب، لرز منکر شد و اظهار داشت که مشکل دیگری ندارد. به جز سیپروفلوکساسین، سیلوستازول و وارفارین تنها داروهای وی ایبوپروفن و اکسیکدون – استامینوفن در هنگام درد بود.
بیمار سابقه مصرف ۱۵ بسته-سال سیگار را میداد اما میگفت که از زمان ایجاد کرختی در سن ۲۹ سالگی دیگر سیگار نکشیده است. وی هر نوع سابقه پزشکی قابل ذکر و مرتبط با مورد اخیر را منکر شد.
در هنگام بستری، بیمار دمای ۲/۳۷ درجه سانتیگراد، فشارخون ۷۹/۱۲۱ میلیمتر جیوه و نبض ۷۸ ضربه در دقیقه داشت. در معاینه ورزیده به نظر میرسید و دیسترس نداشت. یافتههای معاینات قلبی و ریوی طبیعی بودند.
نبضهای رادیال قوی و قرینه بودند. پاها گرم بودند اما نبضهای تیبیال خلفی و دورسال پدیس هر دو طرف وجود نداشت. ادم غیرگودهگذار (+۲) در سمت چپ پا گزارش شد که به مچ پا گسترش پیدا کرده بود.
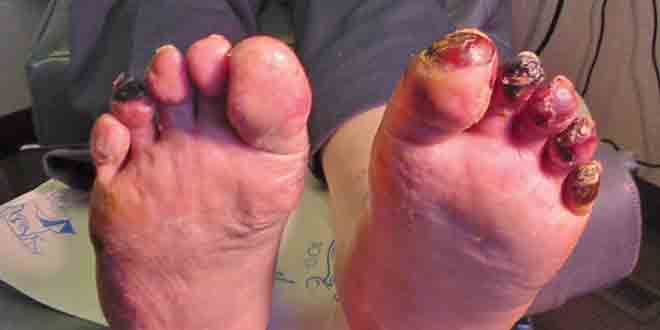
بیمار وضعیت وابسته به جاذبه [پایین] را برای پای چپ خود ترجیح میداد و نمیتوانست آن را بیش از یک دقیقه بدون درد شدید بلند کند. تیرگی مشاهده نشد. در پای وی ناحیهای از اریتم که به خوبی مشخص بود همراه با گرمی و تورم دیده شد که با سلولیت همخوانی داشت. براساس اظهارات بیمار این تغییرات در حال بهبودی نبودند.
در هنگام بستری در بیمارستان، کدامیک از آنتیبیوتیکهای زیر مناسبترین گزینه است؟
الف) سیپروفلوکساسین (ادامه آن)
ب) سفازولین
پ) پیپراسیلین – تازوباکتام
ت) پیپراسیلین – تازوباکتام و وانکومایسین
ث) پیپراسیلین – تازوباکتام، وانکومایسین و فلوکونازول
برای جلوگیری از بدتر شدن بیماری در حین ارزیابی بیشتر و انجام آزمایشهای تشخیصی، انتخاب گزینه مناسب درمان آنتیبیوتیکی ضروری است.
– با توجه به پیشرفت عفونت پای بیمار علیرغم ۴ روز درمان با سیپروفلوکساسین، پوشش آنتیبیوتیکی باید گستردهتر شود. علاوه بر این ادامه استفاده از فلوروکینولونها میتواند درمان ضدانعقادی را دچار عارضه کند.
– سفازولین اغلب برای سلولیت استفاده میشود، چرا که پوشش عالی برای گرم مثبتها دارد، هرچند که پوشش وسیعالطیف لازم را در این مورد برای عفونت چندمیکروبی احتمالی فراهم نمیکند.
– علاوه بر این عفونتهای شدید پا نیاز به پوشش پسودوموناس دارند. پیپراسیلین – تازوباکتام پوشش عالی گرم مثبت، بیهوازی و گرم منفی از جمله گونههای پسودوموناس فراهم میکند.
– هرچند که با توجه به شدت عفونت و افزایش شیوع استافیلوکوک اورئوس مقاوم به متیسیلین غیربیمارستانی، وانکومایسین نیز ضروری است.
– از آنجا که این بیمار شواهدی از ضعف ایمنی یا ویژگیهای اختصاصی مطرحکننده عفونت قارچی را ندارد، پوشش ضد قارچی با فلوکونازول ضروری نیست. یافتههای کشت خون که در هنگام بستری گرفته شده بود، پس از ۵ روز منفی بود. براساس ظاهر پا، تصویربرداری با رزونانس مغناطیسی (MRI) برای ارزیابی استئومیلیت انجام شد. بیمار در ابتدا قادر نبود پای خود را برای اسکن بالا نگه دارد چرا که درد داشت و نیازمند مسکن بود تا بتواند انجام تصویربرداری را تحمل کند. نتایج نگرانکننده بود و استئومیلیت را مطرح میکرد. ارزیابی طبی بیشتر شامل غربالگری علل شایع نارسایی عروقی بود. یافتههای مربوط به ارزیابی دیابت چیزی را مشخص نکرد. ارزیابی بیماریهای خود ایمنی (آنتیبادیهای ضد سیتوپلاسم نوتروفیل، آنتیبادیهای ضدهسته، آنتیبادیهای ضدپپتید سیترولینه حلقوی، لوپوس آنتیکوآگولان، آنتیبادیهای ضدفسفولیپیدی، کرایوگلوبولینها و غربالگری هپاتیت) و ارزیابی انعقادپذیری (سطح پروتئین C و S، مقاومت پروتئین C فعال شده و جهش در پروترومبین) نتایج منفی به همراه داشت. سطح هوموسیستئین سرم بیمار اندازهگیری نشد.
کدامیک از موارد زیر، در صورت اثبات، به شدت احتمال تشخیص مفروض را افزایش میدهد؟
الف) فقدان پاسخ به نیتروپروساید
ب) یافتههای آنژیوگرافیک همخوان در اندامهای غیردرگیر
پ) خونریزی زیر ناخن
ت) سابقه خانوادگی بیماری
ث) افزایش سرعت رسوب گویچههای قرمز (ESR) و سطح پروتئین واکنشی C
– هرچند که انبساط شریانی وابسته به اندوتلیوم در بیماران مبتلا به بورگر مختل میشود، مکانیسمهای غیروابسته به اندوتلیوم به نظر سالم میرسند؛ بدین ترتیب، نتیجه مصرف نیتروپروساید برای بیماری بورگر تشخیصی نیست.
– یافتههای همخوان آرتریوگرافیک در اندامهای درگیر و غیردرگیر از نظر بالینی مشخصه ضروری ترومبوآنژییت اوبلیتران است.
– خونریزی زیر ناخن با آندوکاردیت مطابقت دارد و نه بیماری بورگر و در این بیمار که علایم سیستمیک ندارد و نتیجه کشت خونش منفی است بعید به نظر میرسد.
– بیماری بورگر در یهودیان اشکنازی غلبه شدیدی دارد و نسبت بیشتری را از بیماریهای شریانی محیطی در کرهایها، ژاپنیها و هندیها تشکیل میدهد. با وجود این، سابقه خانوادگی، عامل خطر اثبات شدهای نیست. برخلاف بسیاری از انواع واسکولیتها، واکنش دهندههای فاز حاد مانند ESR و CRP به طور معمول در بیماری بورگر طبیعی هستند، هرچند که این پدیده تشخیصی نیست. همچنین مشخص شد که بیمار علیرغم طبیعیبودن نبضهای رادیال و اولنار، پرشدن مجدد مویرگها و گرمی اندامها و همچنین منفیبودن نتیجه آزمون آلن، براساس بررسی آرتریوگرافیک بیماری عروق کوچک دارد. با توجه به این یافتهها و بررسیهای دیگر که منفی بودند، بیماری بورگر مورد ظن قرار گرفت. هنگامی که قطع سیگار مدنظر قرار گرفت، بیمار اصرار کرد که دیگر هرگز سیگار نخواهد کشید. به وی آمپوتاسیون زیر زانو توصیه شد که آن را رد کرد. درمان متناوب با پمپ پنوماتیک که در بیمارانی درمان انتخابی است که نمیتوانند جراحی بازگشایی عروق را تحمل کنند، آغاز شد. بیمار در روز هفتم بستری با توصیه به پوشیدن کفش Rooke، پمپ پنوماتیک متناوب، کاتتر مرکزی برای درمان مستمر آنتیبیوتیکی که از طریق محیطی تعبیه شده بود، هپارین با وزن مولکولی کم به مدت حداقل ۴ هفته، مورفین برای کنترل درد و پیگیری با فواصل نزدیک ترخیص شد.
با توجه به یافتههای آنژیوگرافی، کدامیک از موارد زیر مناسبترین گام بعدی در ارزیابی و درمان است؟
الف) قراردادن فیلتر در ورید اجوف تحتانی
ب) انجام جراحی بایپس آئورت به فمور
پ) بازخوانی سابقه مصرف سیگار
ت) انجام الکتروکاردیوگرافی حین ورزش
ث) شروع کلوپیدوگرل
– جایگذاری فیلتر ورید اجوف تحتانی در بیمارانی انجام میشودکه ترومبوز وریدی اندام تحتانی دارند و درمان ضد انعقادی در آنها شکست خورده یا منع مصرف دارد. این کار در مورد بیماری شریانی بدون شواهد ترومبوز وریدی مناسب نیست.
– جراحی بایپس آئورتوفمورال گزینهای منطقی در بیماریهای شریانی عروق بزرگ است. با وجود این، آنژیوگرام نشاندهنده بیماری عروق کوچک تا متوسط است، بدین ترتیب بایپس آئورتوفمورال اندیکاسیون ندارد.
– بازخوانی سابقه مصرف سیگار، به ویژه با توجه به اینکه شرح حال اصلی در حضور مادر بیمار گرفته شده بود، با درنظر گرفتن یافتههای همخوان با ترومبوآنژییت اوبلیتران (بیماری بورگر) بهترین گزینه است. بحث بیشتر با بیمار شرححالی متفاوت از شرححال قبلی به دست داد.
– اگر چه ارزیابی قلبی باید در بیمارانی انجام شود که بیماری شریانی دارند، این بیمار کاندید الکتروکاردیوگرافی حین ورزش نیست، چرا که عفونت و درد اندام تحتانی وجود دارد.
– کلوپیدوگرل که یک مهارکننده پلاکت است و به طور غیرقابل برگشت گیرنده آدنوزین دیفسفات را روی غشای پلاکتها بلوک میکند، برای پیشگیری از ایسکمی در بیماران مبتلا به بیماری آترواسکلروتیک به کار گرفته میشود. با وجود این آنژیوگرام نشاندهنده شواهد واسکولیت است و نه بیماری آترواسکلروتیک و بدین ترتیب درمان با کلوپیدوگرل اندیکاسیون ندارد.
هنگامی که مادر بیمار حضور نداشت، بیمار اقرار کرد که پس از ترومبکتومی به طور متناوب سیگار مصرف کرده است اما مصرف مواد مخدر را انکار کرد. با توجه به شرح حال تکمیلی، بیماری بورگر به عنوان تشخیص مطرح شد.
۳) کدامیک از موارد زیر مناسبترین گام بعدی در ارزیابی و درمان این بیمار است؟
الف) آمپوتاسیون پا
ب) نمونهبرداری از عصب سورال
پ) آسپیراسیون بالشتک چربی
ت)بلوک عصب دیستال با لیدوکایین/اپینفرین
ث) آنژیوگرافی
– اگرچه آمپوتاسیون پا ممکن است بعدها در درمان این بیمار با توجه به احتمال وجود استئومیلیت ضروری باشد، در حال حاضر بهترین گزینه نیست چرا که بررسی بیشتر و ارزیابی تشخیصی برای تعیین علت باید در ابتدا انجام شود.
– نمونهبرداری از عصب سورال میتواند در تشخیص بسیاری از اختلالات سیستمیک که میتوانند منجر به ایسکمی پا و نوروپاتی محیطی شوند مانند دیابت و واسکولیت روماتویید موثر باشد. با این حال، با توجه به تشخیصی نبودن بررسی دیابت و نتایج طبیعی بررسیهای خودایمنی، کارآیی نمونهبرداری از عصب سورال پایین است. در واقع اندیکاسیونهای نمونهبرداری از عصب سورال رو به کاهش است.
– آسپیراسیون بالشتک چربی روش تهاجمی برای ارزیابی آمیلوییدوز است. آمیلوییدوز که معمولا با درگیری منتشر و چندعضوی مشخص میشود، در این بیمار که ایسکمی محدود اندام دارد، نامحتمل است.
– اگرچه کنترل درد بخش مهمی از درمان ایسکمی پا است، تجویز لیدوکایین و اپینفرین در این مورد مناسب نیست. عفونتها محیطی اسیدی ایجاد میکنند که با توجه به مستعدکردن به یونیزاسیون در PH پایینتر، دوزاژ بیحسی موضعی را بغرنجتر میکند. اپینفرین همچنین میتواند به اختلالات عروقی بعدی در دیستال اندام منجر شود که ایسکمی را تشدید میکند.
– آنژیوگرافی برای بررسی بیشتر علل واسکولیتی نارسایی شریانی مناسب است.
آنژیوگرافی اندام تحتانی نشان داد که بیماری منتشر عروق کوچک تا متوسط وجود دارد که در سمت چپ شدیدتر بود و با واسکولیت همخوانی داشت.
به طور خاص آنژیوگرافی نمایانگر انسداد شریانهای تیبیال قدامی چپ و خلفی بود.
بحث و تفسیر
بیماری بورگر بیماری عروقی دورهای، غیرآترواسکلروتیک و قطعهای در شریانهای کوچک و متوسط است که به طور معمول اندامهای متعددی را درگیر میکند و با مصرف تنباکو تشدید میشود.
بیماری بورگر از طریق رد سایر بیماریها تشخیص داده میشود و دیابت شیرین، بیماریهای خودایمنی، حالات افزایش انعقادپذیری و بیماری آمبولیک باید در ابتدا رد شوند. در کل، بیماری بورگر در افراد جوانتر از ۴۵ سال بروز میکند که در حال حاضر دخانیات مصرف میکنند یا سابقه مصرف اخیر دخانیات و ایسکمی دیستال اندامها را دارند.
سابقه مصرف سیگار ویژگی مهم بیماری بورگر است، هرچند که مقدار مصرف دخانیات لزوما شاخصه بیماری نیست. در واقع مواجهه با دود سیگار موجود در محیط نیز گزارش شده که منجر به تشدید بیماری میشود و حتی مصرف غیردخانی تنباکو با بیماری همراهی دارد. علاوه بر این آرتریت ناشی از حشیش به عقیده برخی صاحبنظران گونهای از این بیماری است.
ارتباط بین دخانیات و پیشرفت بیماری همچنان نامشخص است. با توجه به ارتباط قوی بین مصرف مواد مخدر و سببشناسی و پیشرفت بیماری بورگر یک تلقی اشتباه و رایج ایجاد شده است که قطع سیگار تاثیری ندارد.
در واقع هیچ اجماعی در مقالات در این مورد ایجاد نشده است. بدون توجه به این موضوع، قطع سیگار از نظر بالینی مفید است و باید به طور فعال در بیماران مبتلا به ترومبوآنژییت اوبلیتران تشویق شود.
سابقه دقیق مصرف دخانیات در ارزیابی بیماران ارزشمند است، چرا که قطع سیگار همچنان درمان اصلی بیماری بورگر است.