درمان عفونتهای پوست و بافت نرم
درمان عفونتهای پوست و بافت نرم
یک دستورالعمل تازه
درمان عفونتهای پوست و بافت نرم،تمرکز دستورالعمل جدید بر تشخیص و درمان مناسب و بهموقع گستره وسیع و متفاوتی از عفونتهای پوست و بافت نرم، از عفونتهای سادهای مانند کورک و کفگیرک گرفته تا بیماریهای خطرناکی مانند فاسئیت نکروزدهنده است. بدیهیاست که توصیههای موجود در این دستورالعملها هرگز نباید جایگزین قضاوت بالینی پزشک در بیماران خاص یا شرایط بالینی ویژه شوند.
تقسیمبندی عفونتهای پوست و بافت نرم
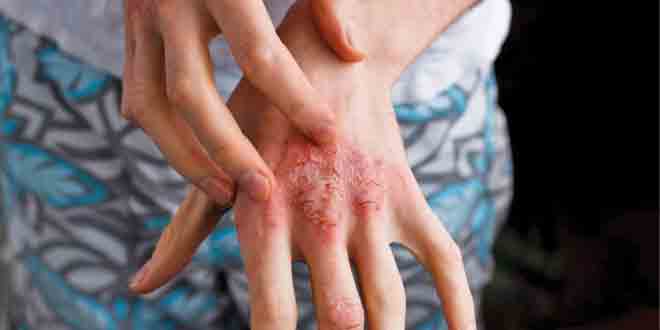
بهطور کلی، عفونتهای پوست و بافت نرم غالبا به صورت مناطق قرمز، متورم، گرم و دردناک بروز میکنند. براساس دستورالعمل جدید، تمامی عفونتهای پوست و بافت نرم در قدم اول به دو گروه چرکی (دارای ترشح) و غیر چرکی (فاقد ترشح) تقسیم میشوند.
ضایعات چرکی (ترشحدار) معمولا کوچکتر و محدود بوده و پر از ترشحات چرکی هستند. در اینگونه ضایعات غالبا تجمع چرک در یک نقطه به صورت کانونی بیشتر از سایر نقاط است، حال آنکه در ضایعات غیرچرکی این تجمع کانونی مشاهده نشده، قابلگسترش بوده و فاقد محدودیت اندازه هستند. دسته عفونتهای چرکی شامل مواردی مانند آبسهها، کورک و کفگیرک است که برحسب شدت علایم به سه گروه خفیف، متوسط و شدید دستهبندی میشوند. بیماران دچار عفونت خفیف تنها نشانههای موضعی عفونت چرکی را دارند، اما در بیماران دچار عفونت با شدت متوسط علاوه بر نشانههای موضعی، علایم سیستمیک عفونت نیز مشاهده میشود. در بیماریهای شدید، بیماری به آنتیبیوتیکهای خوراکی و شکافتن و تخلیه موضعی ضایعه پاسخ نداده یا نشانههای سیستمیک از شدت بالایی برخوردار هستند. شدت علایم سیستمیک بنا به تعریف، درجه حرارت ۳۸ درجه و بالاتر، تعداد ۹۰ ضربان قلب در دقیقه یا بیشتر، تعداد تنفس در دقیقه برابر ۲۴ و بیشتر، شمارش گلبولهای سفید ۱۲۰۰۰ و بالاتر یا ابتلای بیمار به ضعف سیستم ایمنی در نظر گرفته میشود. در عفونتهای چرکی خفیف تنها شکافتن و تخلیه موضعی ضایعه توصیه میشود، حال آنکه برای موارد با شدت متوسط، علاوه بر شکافتن و تخلیه ضایعه، انجام کشت و تعیین میزان حساسیت آنتیبیوتیکی و سپس شروع درمان امپریک با تریمتوپریم/سولفامتوکسازول (کوتریموکسازول) یا داکسیسیکلین پیشنهاد میشود. پس از مشخص شدن نوع و حساسیت آنتیبیوتیکی میکروب بیماریزا، در صورت مسوول بودن استافاورئوس مقاوم به متیسیلین، درمان با کوتریموکسازول و در صورت عفونت با استافیلوکک حساس به متیسیلین، درمان با دیکلوگزاسیلین یا سفالکسین ادامه مییابد.
در موارد شدید نیز علاوه بر شکافتن و تخلیه ضایعه و تهیه کشت و سنجش حساسیت آنتیبیوتیکی، درمان امپریک با ونکومایسین، داپتومایسین، لینزولید، تلونسین یا سفتارولین پیشنهاد میشود. پس از آماده شدن نتایج، در صورت حضور استافیلوکوک اورئوس مقاوم به متیسیلین یکی از داروهای پیشنهادی فوق ادامه یافته و در صورت مسوول بودن استافیلوکک حساس به متیسیلین، درمان با نفیسیلین، سفازولین یا کلیندامایسین ادامه داده میشود. از آنجا که مصرف داپتومایسین و تلونسین در کودکان مورد تایید سازمان غذا و داروی آمریکا نیست، در این گروه از بیماران، میتوان از ونکومایسین به عنوان جایگزین استفاده کرد. در صورتی که شیوع مقاومت به کلیندامایسین در موسسهای که بیمار در آن درمان میشود کمتر از ۱۰ تا ۱۵ درصد باشد، میتوان از این دارو نیز به عنوان جایگزین دو داروی فوق در کودکان استفاده کرد.
عفونتهای غیرچرکی
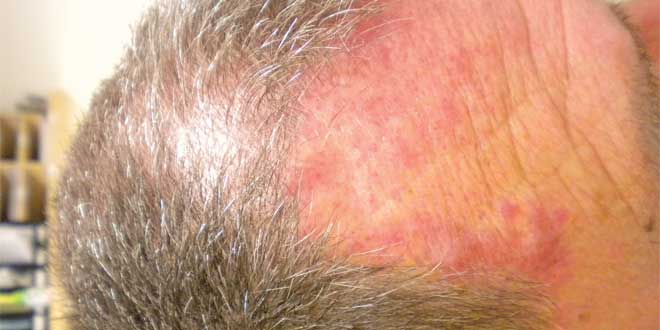
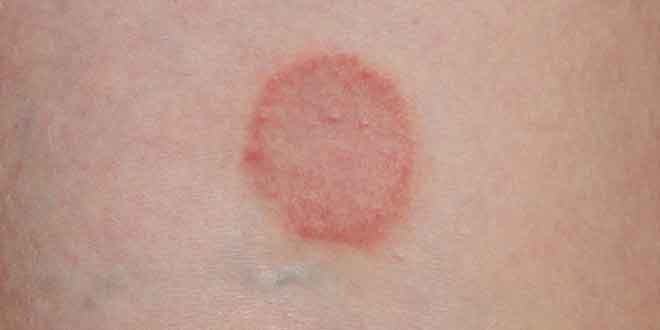
عفونتهای غیرچرکی مانند باد سرخ، سلولیت و عفونتهای نکروز دهنده نیز مانند موارد چرکی، برحسب شدت نشانهها به سه گروه خفیف، متوسط و شدید تقسیم میشوند.
در موارد خفیف، فقط نشانههای ظاهری و شاخص سلولیت یا باد سرخ بدون تجمع کانونی ترشحات در یک نقطه مشاهده میشود. در موارد متوسط، علایم سیستمیک هم به همراه نشانههای موضعی حضور دارند. عفونت شدید بنا به تعریف به مواردی گفته میشود که درمان آنتیبیوتیکی خوراکی اولیه با شکست مواجه شده یا با علایم سیستمیک شدید همراه هستند (مانند آنچه در بخش مربوط به بیماران مبتلا به عفونتهای شدید چرکی بیان شد) یا بیمار همزمان از ضعف ایمنی نیز رنج میبرند و یا مواردی که در آن نشانههای بالینی دال بر انتشار عفونت به بافتهای عمقیتر مانند تاول، ورآمدن پوست، افت فشار خون یا اختلال کارکرد ارگانها مشاهده میشود.
در عفونتهای خفیف غیرچرکی، درمان با یک نوع آنتیبیوتیک خوراکی مانند پنیسیلین وی پتاسیم، سفلوسپورینها، دیکلوگزاسیلین یا کلیندامایسین پیشنهاد میشود. برای موارد با شدت متوسط، درمان خوراکی کارساز نبوده و درمان با یک نوع آنتیبیوتیک تزریقی وریدی مانند پنیسیلین، سفتریاکسون، سفازولین یا کلیندامایسین توصیه میشود. در برخورد با عفونتهای شدید، در ابتدا انجام جستجوی جراحی و دبریدمان فوری ضایعه جهت رد حضور فرآیند نکروز دهنده و سپس درمان امپریک با ونکومایسین به همراه پیپراسیلین/تازوباکتام پیشنهاد میشود. پس از آماده شدن نتایج کشت و حساسیت آنتیبیوتیکی در عفونتهای نکروز دهنده، بر حسب نتیجه به دست آمده و به منظور پیشگیری از ایجاد مقاومت آنتیبیوتیکی، داروهایی با طیف باریکتر جانشین آنتیبیوتیکهای وسیعالطیف میشوند. در صورتی که تنها یک نوع باکتری مسوول ایجاد عارضه باشد، بسته به نوع عامل بیماریزا، درمانهای زیر پیشنهاد میشود: استرپتوکک پیوژن یا خانواده کلستریدیومها: پنیسیلین به همراه کلیندامایسین؛ ویبریو وولنیفیکوس: داکسیسیکلین به همراه سفتازیدیم؛ آئروموناس هیدروفیلا: داکسیسیکلین به اضافه سیپروفلوکساسین.
در صورتیکه عفونت با چندین میکروب مختلف در نتیجه کشت گزارش شده باشد، درمان با ونکومایسین به همراه پیپراسیلین/تازوباکتام ادامه داده میشود.
بر اساس دستورالعمل جدید، کشت و رنگآمیزی گرم از ترشحات پوستی زرد زخم و اکتیما برای افتراق عفونت با استافیلوکوک اورئوس از استرپتوکک بتا همولیتیک توصیه میشود، اما شروع درمان در موارد کاملا شاخص از نظر ظاهری نیز قابل قبول است. درمان زرد زخم تاولی و غیرتاولی با آنتیبیوتیکهای خوراکی یا موضعی صورت می گیرد اما درمان خوراکی در مواردی که ضایعات متعدد بوده یا بیماری شیوع زیادی یافته و در افراد بسیاری مشاهده شده، به منظور کاهش احتمال انتقال به دیگران، ترجیح داده میشود.
درمان سیستمیک در زمان شیوع گلومرولونفریت پس از عفونت استپتوکوکی به جهت کمک به کاهش سویههای ایجاد کننده این عارضه در جامعه توصیه میشود. در مورد اکتیما، درمان باید حتما به صورت خوراکی انجام شود. درمان موضعی زرد زخم تاولی و غیرتاولی با پماد موپیروسین یا رتاپامولین دو بار در روز به مدت ۵ صورت میگیرد، اما در صورت شیوع گلومرولونفریت پس از عفونت استرپتوکوکی در جامعه، درمان سیستمیک به جهت کمک به کاهش سویههای ایجاد کننده این عارضه پیشنهاد میشود. دوره درمان خوراکی برای زردزخم و اکتیما ۷ روز با یک آنتیبیوتیک موثر علیه استافیلوکک اورئوس است، مگر اینکه در کشت استرپتوکوک رشد کند. از آنجا که بیشتر استافیلوکوکهای ایجاد کننده زردزخم نسبت به متیسیلین حساس هستند، برای درمان این بیماری دیکلوگزاسیلین یا سفالکسین و در موارد عفونت استرپتوکوکی درمان با پنیسیلین خوراکی مناسب خواهد بود. در صورت شک به وجود استافیلوکوک مقاوم به متیسیلین میتوان از تریمتوپریم/سولفامتوکسازول، داکسیسیکلین یا کلیندامایسین استفاده کرد.
دوره درمان سلولیت و اریسیپلاس مطابق دستورالعمل حاضر ۵ روز است که در صورت عدم بهبود علایم، طولانیتر میشود. بالا نگه داشتن عضو مبتلا و درمان عوامل زمینهساز مانند ادم اندام در درمان سلولیت از اهمیت ویژهای برخوردار است. در سلولیتهای اندام تحتانی پزشک باید به دقت پوست ناحیه بین انگشتان پا را معاینه کند چرا که درمان ترکخوردگی، پوستهریزی و سایر مشکلات این ناحیه با ازبین بردن کلونیزاسیون میکروبهای بیماریزا به پیشگیری از عود سلولیت کمک شایانی میکند. درمان در بیمارانی که علایم سیستمیک شدید، اختلالات ذهنی و ناپایداری علایم حیاتی نداشته باشند، به صورت سرپایی انجام میشود اما در صورت شک به عمیقتر بودن عفونت یا وجود فرآیندهای نکروز دهنده، ضعف شدید سیستم ایمنی، عدم پاسخ مناسب به درمان سرپایی و نیز عدم همکاری مناسب از طرف بیمار، درمان با بستری کردن بیمار در بیمارستان انجام خواهد شد. میتوان از تجویز سیستمیک داروهای ضدالتهاب مانند کورتیکواستروئیدها (مثلا پردنیزولون ۴۰ میلیگرم در روز به مدت ۷ روز) برای کمک به رفع علایم در بیماران بزرگسال غیردیابتی دچار سلولیت بهره گرفت.
درمان عفونتهای پوست و بافت نرم