بلعیدن گوشی موبایل
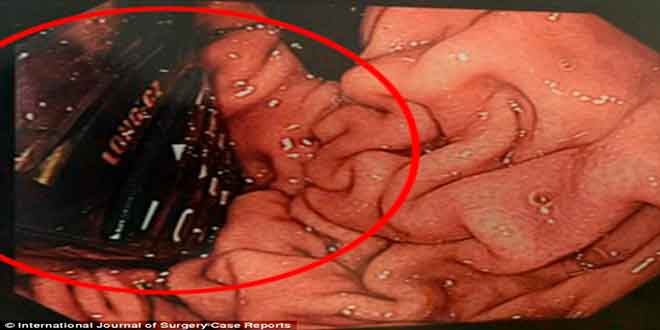
بلعیدن گوشی موبایل
Internal and Emergency Medicine: مرد ۳۵ سالهای بدون مشکل قبلی پزشکی به اورژانس آمد.
او بعد از مصرف ماده روانگردان فنسیکلیدین یا PCP دچار توهمات شنوایی دستوری شده و تحت تأثیر این توهمها، گوشی هوشمند خود را که ابعادش ۴ در ۸ سانتیمتر بود، بلعیده بود.
در بدو ورود او آشفته، اما هوشیار بود، بزاقش جاری بود و تنگی نفس (دیسترس) در حد متوسط داشت. گوشی موبایل به وضوح وارد حلق (اوروفارنکس) او شده بود و این قسمت را به جلو منحرف کرده بود. سرعت تنفس او بالا رفته بود و در هر دقیقه به ۲۴ تنفس رسیده بود. میزان اشباع اکسیژن او ۹۲ درصد و سرعت ضربان قلباش ۱۳۱ ضربه در دقیقه بود، فشار خونش هم ۱۳۷ روی ۶۴ میلیمتر جیوه گزارش شد.
پزشکان اورژانس تلاش کردند تا با فورسپس مگیل Magill گوشی را خارج کردند، اما ناموفق بودند. کد تروما زده شد و جراحان مداخلهای و یک متخصص بیهوشی و پرستاران بر بالین بیمار حاضر شدند. اتاق عمل هم آماده شد. بیمار به اتاق عمل برده شد و برای اعمال اورژانس کریکوتیروتومی و انتوباسیون اوروفارنکس آماده شد. با تجویز کمی داروی مسکن، گوشی با موفقیت خارج شد. در پشت حلق لایه مخاط دچار پارگی شده بود. بعد از عمل بر میزان آشفتگی بیمار افزوده شد و برای اطمینان و حفاظت از مجاری تنفسی، انتوبه شد. بعد از همه اینها، پزشکان متوجه شدند که نوموتوراکس دوطرفه و آمفیزم زیر پوستی در گردن و اندام فوقانی دارد. یعنی هوا وارد حفره جنب او شده بود. در این شرایط هوایی که به صورت غیرطبیعی در حفره جنب جمع میشود، به ریهها فشار میآورد و باعث میشود ریهها نتوانند به صورت طبیعی از هوا پر شوند. حتی امکان دارد این فشار باعث اختلال در ورود و خروج خون به قلب شود که بسیار خطرناک است.
تشخیص این بود که ورود جسم خارجی باعث پاره شدن فارنکس در قسمت پشتی شده است. سیتی اسکن درخواست شد که تشخیص را تأیید کرد. همچینن سیتی نشان داد که هوا در مدیاستن جمع شده است. یک لوله تخلیه یا chest tube برای مریض کار گذاشته شد و در بخش آی. سی. یو. بستری و تحت نظر قرار گرفت. ۷ روز هم با آنتیبیوتیک وسیعالطیف پیپراسیلین و تازوباکتام درمان شد.
بیمار بعد از دو هفته بدون نیاز به عمل مجدد ترمیمی حلق، ترخیص شد.
پارگی حلق، در مواردی مثل بلعیدن اجسام خارجی، مداخلات جراحی و تشخیصی یا حتی آسیب نشای از فشار زیاد هوا (باروتروما) رخ میدهد. ممکن است آمفیزم زیرجلدی دیر خودش را نشان بدهد و همین امر باعث تأخیر در تشخیص و افزایش موارد مرگ و میر شود. درمانها هم بر حسب مورد، متفاوت هستند و ممکن است شامل عمل جراحی اورژانسی تا درمان محافظهکارانه و تحتنظرگیری بیمار باشند. باید ضمن اطمینان از باز بودن مجاری هوایی در مواردی که قصد جراحی نداریم، آنتیبیوتیک تجویز کنیم تا از تشکیل آبسه و مدیاستینیت جلوگیری کنیم. البته در مورد تجویز پیشگیرانه آنتیبیوتیک بین پزشکان اختلاف نظر وجود دارد.