مدیریت درمانی درماتیت آتوپیک
مدیریت درمانی درماتیت آتوپیک
پاسخ به نیازهای جدید در درمان خارش مزمن
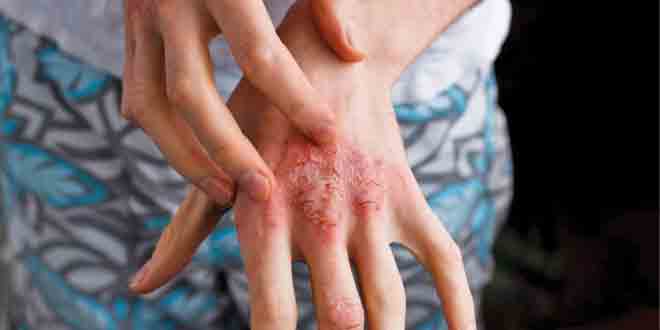
با توجه به گزینههای متعدد درمانی که امروزه برای مدیریت خارش مزمن در درماتیت آتوپیک در دسترس است، نیاز به رویکردهای ساختارمند و منطقی برای یافتن درمانی که برای هر بیمار به صورت شخصی ارایه شود و مرهمی باشد بر خارش وی، احساس میشود.
در مقالهای که به تازگی در Advances in Experimental Medicine and Biology منتشر شده، محققان به توصیف رویکرد «نردبان درمانی» پرداختهاند که به پزشکان و بیماران کمک میکند تا درمان مناسب را انتخاب کنند.
محققان در این مقاله توضیح میدهند که: «در ابتدا، پزشکان باید برای بیماران از درمانهای غیردارویی استفاده کنند، مانند امولسیونها و پانسمانهای مرطوب، حذف محرکها، تغییر و اصلاح عادات خاراندن و خراش دادن، و مداخلات سایکولوژیک. اگر این روشهای درمانی موفقیتآمیز نباشند یا تظاهرات بیماری شدید باشد، درمانهای دارویی باید به کار گرفته شوند.»
پله به پله
نخستین پله این نردبان، درمان با گلوکورتیکوئیدهای موضعی و مهارکنندههای کلسینورین موضعی هستند. پله دوم این نردبان شامل عوامل موضعی بیشتر، از جمله، coal tar، منتول، capsaicin و doxepin است. زمانی که گزینههای موضعی دیگر کارآیی نداشته باشند، پله سوم به عوامل سیستمیک مانند آنتیهیستامینهای آرامبخش یا غیرآرامبخش، گلوکوکورتیکوئیدهای خوراکی یا سیکلوسپورین A تعلق میگیرد.
اگر درمان با این عوامل سیستمیک اولیه با شکست مواجه شود، چهارمین و آخرین پله درمانی در نردبان درمانی برای خارش شامل عوامل neuromodulating و immunomodulating میشود، مانند ایمونوساپرسیوها، SSRI/SNRIs، TCAs، و مدولاتورهای گیرنده اوپیوئید. فوتوتراپی در هر یک از پلههای این نردبان دارای نقشی است که میتواند پیشرفتهای قابل ملاحظهای را در هر یک از مراحل درمانی ایجاد کند، حتی از قدم نخست.
در حالی که این رویکرد درمانی در تئوری ساده به نظر میرسد، تعیین پله مناسب برای انتخاب ممکن است در بالین چالشبرانگیز باشد، خصوصا از زمانی که خارش میتواند بسیار سابجکتیو باشد.
به منظور کمک به هدایت تصمیمهای بالینی، نویسندگان توصیه میکنند که در هر با ویزیت مطب از Eppendorf Itch Questionnaire استفاده شود. این پرسشنامه شدت علایم را رتبهبندی کرده و ماهیت زمانی خارش، محل خارش و بهبود آن را ارزیابی میکند.
درمانهای سیستمیک
انتخاب عامل سیستمیک میتواند چالشبرانگیز باشد، زیرا نهتنها جای خالی کارآزماییهای بالینی تصادفی شده و کنترل شده برای مقایسه یک عامل با دیگری در این میان احساس میشود، بلکه نیاز است تا پزشکان فاکتورهای بیمار را هم در نظر بگیرند، از جمله سن بیمار، تداخلات دارویی، عملکرد کلیه و سداتاسیون. آنتیهیستامینها بهطور گستردهای به عنوان درمان کمکی استفاده میشوند، علیرغم اینکه کارآیی ضدخارش آنها در کارآزماییهای بالینی تصادفی شده و بزرگ تائید نشده است. آنتیهیستامینهای سداتیو ممکن است در بهبود کیفیت خواب، همچنین کاهش خارش پوست در طول شب موثر باشند. این اثرات میتواند به ایجاد اختلال در چرخه scratch-itch در درماتیت آتوپیک منجر شود.
گلوکوکورتیکوئیدها دارای اثرات ضدالتهابی هستند که تصور میشود خارش مرتبط با درماتیت آتوپیک را ساپرس میکند. البته بازگشت شعلههای بیماری پس از کاهش دوز دارو یک نگرانی عمده است. در این میان، چند کارآزمایی تصادفی شده و کنترل شده وجود دارد که از تجویز آنها حمایت میکند، از جمله، یک مطالعه نشان داد ۴ هفته ترکیب بکلومتازون نازال و خوراکی در بیماران مبتلا به درماتیت آتوپیک، در مقایسه با پلاسبو، خارش بیماران را به طو قابل توجهی کاهش میدهد. در یک کارآزمایی دیگر، ۲ هفته اسپری بینی flunisolide توانست در مقایسه با پلاسبو، در کودکان مبتلا به درماتیت آتوپیک شدید، خارش را به طور معنیداری کاهش دهد. داروهای SSRIs، TCAs و مدولاتورهای عصبی ممکن است در خارش مرتبط با درماتیت آتوپیک نقشی داشته باشند. به خصوص آنکه، SSRIs از جمله fluvoxamine، سرترالین و paroxetine دارای اثربخشی اثبات شدهای برای درماتیت آتوپیک هستند. در میان TCAs، دوزهای کم doxepin در بیماران مبتلا به درماتیت آتوپیک استفاده شده، هرچند اثربخشی آن قابل پیشبینی نیست. مدولاتورهای عصبی سیستمیک با ایجاد تداخل مستقیم با نورونها خارش بیماران را کم میکند اما اثربخشی آنها در کارآزماییهای بالینی به خوبی اثبات نشده است. اثربخشی ایمونوساپرسیوهای متعددی در خارش ناشی از درماتیت آتوپیک اثبات شده است. یکی از آنها، dupilumab است، نوعی داروی بیولوژیکی که ۴-IL و ۱۳-IL را مهار میکند و برای درمان درماتیت آتوپیک متوسط تا شدید تجویز میشود. در یک مطالعه ۱۲ هفتهای که مونوتراپی dupilumab حضور داشت، خارش بیماران تا ۵۶ درصد کاهش یافت، در حالی که پلاسبو توانست شدت خارش را تا ۱۵ درصد کاهش دهد. در مطالعه مونوتراپی دیگری از همین دارو، خارش بیماران تا ۵۳ درصد (در مقایسه با ۸ درصد پلاسبو) طی ۱۲ هفته کاهش یافت. سیکلوسپورین A میتواند به عنوان داروی off-label برای درمان خارش بیماران مبتلا به درماتیت آتوپیک تجویز شود. تحقیقات نشان میدهد بیماران دریافت کننده ایمونوساپرسنتها پس از ۶ تا ۸ هفته درمان، با کاهش ۵۵ درصدی در خارش مواجه هستند، هرچند پس از قطع درمان، خارش نیمی از بیماران برگشت داشت.
به دلیل عوارض جانبی بالقوه، درمانهای سیستمیک باید برای شرایطی در نظر گرفته شوند که مشخص شده درمانهای موضعی برای بیمار اثربخش نیستند.