تجویزمهارکنندههای TNF درپسوریازیس
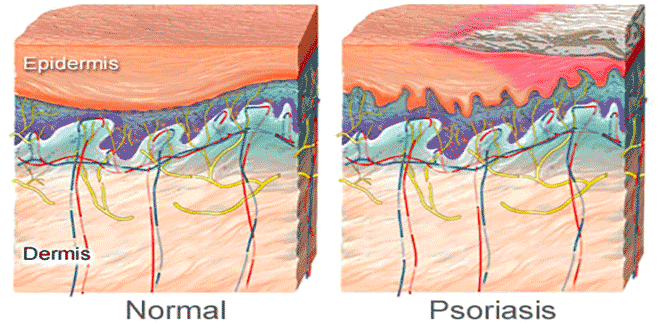
تجویزمهارکنندههای TNF درپسوریازیس
آنچه در زیر میآید، نگاهی است به آخرین دستورالعمل آکادمی آمریکایی درماتولوژی در زمینه تجویز مهارکنندههای TNF در درمان پسوریازیس.
اصول عمومی
عوامل ضدTNF (فاکتور نکروز دهنده تومور) در بیماران مبتلا به عفونتهای فعال و جدی منع مصرف دارند.
انجام تست توبرکلوزیس باید در همه بیمارانی که قرار است تحت درمان با این عوامل قرار گیرند، الزامی است، زیرا گزارشهایی از فعالیت دوباره توبرکلوزیس در بیماران درمان شده با عوامل ضد TNF وجود دارد.
در بیماران تحت درمان با عوامل ضد TNF، واکسیناسیون با واکسنهای زنده ممنوع است. در این بیماران باید از واکسنهای غیرفعال از نظر بیولوژیکی یا واکسنهای نوترکیب استفاده کرد. هرچند پاسخ ایمنی این واکسنها باید مورد بررسی قرار گیرد.
از آنجا که ارتباطی میان درمان ضد TNF و بیماری دمیلینه کننده (مانند MS) وجود دارد، مهارکنندههای TNF نباید در بیماران مبتلا به مالتیپل اسکلروزیس یا دیگر بیماریهای دمیلینه کننده مورد استفاده قرار گیرد. بستگان درجه اول بیماران مبتلا به MS در معرض خطر ابتلا به این بیماری قرار دارند، بهطوریکه این خطر در خواهر و برادر بین ۱۸ و ۳۶ درصد است. بنابراین، شواهد قویا پیشنهاد میکنند که مهارکنندههای TNF نباید در افراد فامیل درجه اول بیماران مبتلا به MS مورد استفاده قرار گیرد.
با توجه به گزارشهای موجود در زمینه بروز و بدتر شدن نارسایی مزمن قلبی در بیماران درمان شده با مهارکنندههای TNF، باید احتیاطهای لازم در این زمینه صورت گیرد. در این زمینه توصیه میشود بیمارانی که طبق طبقهبندی انجمن قلب نیویورک، در کلاس ۳ یا ۴ نارسایی مزمن قلبی قرار دارند، نباید از مهارکنندههای TNF استفاده کنند. بیمارانی که در کلاس ۱ یا ۲ هستند، باید در ابتدا تحت تست اکوی قلبی قرار گیرند. اگر کسر جهشی این بیماران کمتر از ۵۰ درصد است، درمان با مهارکنندههای TNF ممنوع است.
فعال شدن دوباره هپاتیت B پس از درمان با مهارکنندههای TNF گزارش شده، بنابراین در کار بالین مناسب، بیماران باید از نظر ابتلا به عفونت هپاتیت B غربالگری شوند.
توصیههای مربوط به تجویز آدالیموماب
موارد مصرف: آرتریت پسوریاتیک متوسط تا شدید، پسوریازیس متوسط تا شدید، آرتریت روماتوئید بزرگسالان و جوانان (۴ سال به بالا)، انکیلوزینگ اسپوندیلیت، بیماری کرون.
دوز دارو در بیماران مبتلا به پسوریازیس: ۸۰ میلیگرم در هفته اول، ۴۰ میلیگرم در هفته دوم، سپس ۴۰ میلیگرم یک هفته در میان، بهصورت زیرپوستی. ۸۰ درصد بیماران در هفته ۱۲ درمان، به پاسخ
PASI-75 رسیدند (نتایج کوتاهمدت). ۶۸ درصد آنها نیز در هفته ۶۰ درمان، به این پاسخ درمانی مناسب دست یافتند (نتایج بلندمدت). البته درصد کمی از بیماران نیز اثربخشی دارو را در استفاده مستمر از دست دادند.
سمیت: واکنشهای متوسط دردناک در محل تزریق گزارش شده است. گزارشهای نادری از عفونتهای جدی (مانند سل و عفونتهای فرصتطلب) و بدخیمیها دیده شده است. گزارشهای نادری از عوارض جانبی وابسته به دارو و برگشتپذیر، شامل لوپوس بدون عوارض کلیوی یا سیستم مرکزی عصبی، سیتوپنی، مالتیپل اسکلروزیس و حمله جدید نارسایی مزمن قلبی نیز منتشر شده است.
پایش اولیه: انجام PPD، تستهای کبدی، آزمایش کامل گلبولهای خونی، پروفایل هپاتیت.
پایش بعدی: انجام معاینه فیزیکی و گرفتن شرح حال در حین درمان توصیه میشود.
انجام PPD سالانه و CBC و LFT دورهای را در نظر داشته باشید.
آدالیموماب در بارداری، در گروه B قرار دارد.