استراتژیهای درمانی برای نشت واستنوز پس از اسلیو گاسترکتومی
استراتژیهای درمانی برای نشت واستنوز پس از اسلیو گاسترکتومی
نتایج یک مطالعه نشان داد
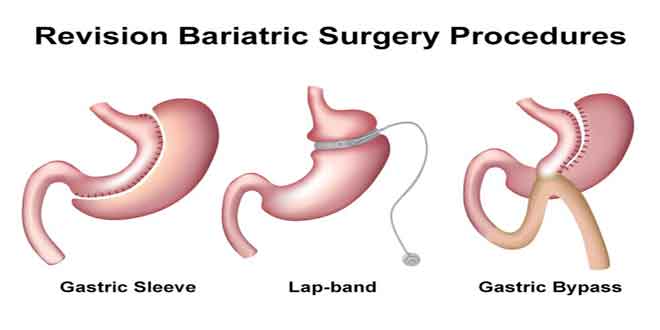
روند رو به افزایش بروز چاقی در دنیا، تعداد موارد انجام مداخلات جراحی باریاتریک را در کل دنیا افزایش داده است. اسلیو گاسترکتومی Sleeve gastrectomy یا SG یکی از رایجترین روشهای باریاتریک است که انجام میشود. در حالت کلی، اسلیو گاسترکتومی قسمت مهمی از بیلیوپانکراتیک دیورژن با دئودنال سوئیچ است.
علیرغم موفقیتهایی که اسلیو گاسترکتومی به دست آورده، با خطرات کم اما قابل توجه مورتالیتی و موربیدیتی همراه است، به طوریکه نشت و استنوز مهمترین عارضه پس از این نوع جراحی است. میزان بروز گزارش شده نشت پس از اسلیو گاسترکتومی بین ۷/۰ و ۵ درصد متغیر است که با مورتالیتی هم در ارتباط است. در مطالعات انجام شده، میزان بروز استنوز نیز بین ۷/۰ و ۴ درصد متغیر بوده است. این وضعیت یک عارضه جدی اسلیو گاسترکتومی به شمار میآید و با علایم انسداد خود را نشان میدهد. در صورت عدم درمان مناسب، میتواند به سمت سوءتغذیه برود. مدیریت این عوارض، با وجود گزینههای مختلف جراحی در دسترس، چالشبرانگیز است. هدف از این مطالعه گذشتهنگر، ارزیابی مدیریت نشت و/یا استنوز پس از اسلیو گاسترکتومی بوده است.
در این مطالعه، یک آنالیز گذشتهنگر از سوابق پزشکی ۴۹ بیمار درمان شده برای نشت و/یا استنوز پس از اسلیو گاسترکتومی لاپاروسکوپیک در فاصله زمانی ۲۰۰۹ و ۲۰۱۴ انجام شد. پیگیری بعضی از بیماران تا ژانویه ۲۰۱۵ انجام شده بود.
در مجموع، مدیریت عارضه نشت بوسیله تغذیه تزریقی و آنتیبیوتیکهای گستردهطیف، علاوه بر مداخلات غیرجراحی یا درمان جراحی برای کنترل وضعیت سپتیک صورت گرفت. در بیماران مبتلا به نشت، لاپاروسکوپی تشخیصی دربرگیرنده لاواژ، دبریدمان، و/یا ترمیم (مثلا oversewing) و درناژ بود. استنتهای Niti-S Fully Covered Esophageal زمانی به کار گرفته شدند که نیاز به بسته شدن نشت وجود داشت. این استنتها طی ۶ هفته پس از جایگذاری، برداشته شده یا جایگزین شدند. همه پروسیجرها با هدف نگهداشتن پیکربندی آناتومیک constructed sleeve، بدون تبدیل به روش بایپس انجام شدند. در مقابل، جراحی نجات به صورت روشی تعریف شد که آناتومی اصلی اسلیو گاستروکتومی را تغییر میدهد، اغلب دربرگیرنده تبدیل به دیگر پروسیجر باریاتریک.
66 درصد بیماران زن بودند و میانگین سنی در این مطالعه ۵۰ سال گزارش شد.
در این مطالعه، نشت در ۵۵ درصد بیماران، استنوزیس در ۲۷ درصد، و ترکیبی از این دو عارضه در ۱۸ درصد بیماران گزارش شد. فیستول مزمن در ۵ بیمار شناسایی شد: فیستول gastro-cutaneous/gastropancreatic/ esophagobronchial، فیستول gastro/colo/cutaneous، فیستول gastro/ cutaneous و یک فیستول گاستریک که به ارگانهای شکمی پریگاستریک بدون درگیری پوستی، متصل شده است.
شایعترین محل نشت در محل اتصال گاستروازوفاژیال بود. نشت در distal sleeve در یک بیمار شناسایی شد و یک مورد لیک دیستال و جانکشنال ترکیبی در بیمار دیگری گزارش شد.
شایعترین محل تنگی incisura angularis بود که در ۷۳ درصد از بیماران دیده شد. استنوز در میانه اسلیو در ۲۳ درصد بیماران گزارش شد. در ۵ درصد بیماران استنوز بهطور پروگزیمال جای گرفته بود.
پروسیجرهای مینیمال اینترونشنال از جمله،درناژ، لاپاروسکوپی و استنتگذاری در ۸۵ درصد بیماران مبتلا به نشت موفقیتآمیز بود. پروسیجرهای نجات در ۱۵ درصد بیماران مورد نیاز شد.
میزان مورتالیتی در این مطالعه صفر درصد گزارش شد.
این آنالیز رتروسپکتیو ۴ یافته اصلی مربوط به بالین بیماران شناسایی شد. نخست آنکه، تعداد قابل توجهی از بیماران مبتلا به نشت پس از اسلیو گاسترکتومی لاپاروسکوپیک، همزمان تنگی هم داشتند که این موضوع، تفاوتهایی را در مدیریت عوارض ایجاد میکند.
دوم آنکه، بیمارانی که با نشت خالص تظاهر پیدا کردند، بدون فیستول مزمن، اغلب میتوانند بهطور موثری با استفاده از روشهای محتاطانه درمان شوند. جراحی نجات فقط در ۱۵ درصد بیماران مبتلا به نشت خالص انجام گرفت.
سوم آنکه، در مقام مقایسه، جراحی نجات در ۸۰ درصد بیماران مبتلا به تنگی و ترکیبی از نشت و تنگی مورد نیاز شد.
چهارم، جراحی نجات برای مدیریت استنوز در اغلب بیماران بهطور موثری به صورت لاپاروسکوپیک انجام شد.
با این حال، در موارد نادری، بیماران با نشت نیاز به جراحی نجات پیدا کردند که به صورت جراحی باز انجام شد.
در این مطالعه، همه ۵ بیمار مبتلا به فیستول مزمن شدید با لاپاروتومی تحت جراحی باز نجات قرار گرفتند. در واقع، لاپاروتومی محتاطانه یا حتی غیرقابل اجتناب در این موارد در نظر گرفته شد.
استراتژیهای بالینی متعددی برای مدیریت نشت و استنوز تعریف شدهاند. یک رویکرد محتاطانه برای مدیریت نشت، ترکیبی است از تغذیه تزریقی، آنتیبیوتیکهای گستردهطیف و درناژ تحت گاید سیتی اسکن. البته یک استراتژی لاپاروسکوپیک ممکن است استراتژی ایمنتری باشد، شامل لاواژ، درناژ و به هم رساندن لبهها به هم. استراتژی لاپاروسکوپیک میتواند در بیماران مبتلا به لیکهای متوسط و مواردی که دیر تشخیص داده میشوند، به کارگرفته شود. استنتهای اندوسکوپیک بهطور روزافزونی برای مدیریت نشت استفاده میشوند. در بعضی مطالعات به موفقیت ۱۰۰ درصدی این روش اشاره شده است. عوارض مرتبط با این روش عبارت است از حرکت استنت که تا ۴۷ درصد بیماران را درگیر میکند، همچنین، زخمهای تماسی در ۴۱ درصد بیماران و ناراحتیهای حاصل از آن، از جمله تهوع، استفراغ و ناراحتیهای رترواسترنال. روش Stricturotomy سپتوم میان حفره پریگاستریک و معده، در ترکیب با دیلاتاسیون معده با بالون برای درناژ داخلی، به کار گرفته میشود.
از روشهای جدید مدیریت نشت پس از اسلیو گاستروکتومی میتوان به تزریق اندوسکوپیک چسب فیبرین، کلیپسهای اسکوپ و درناژ اندوسکوپیک pigtail داخلی، در ترکیب با nasojejunal feeding اشاره کرد. جراحیهای نجات برای نشت مزمن پایدار که به درمانهای حمایتی مقاوم باقی بماند، در نظر گرفته میشود. بعضی از نویسندگان به امکانپذیر بودن رویکرد لاپاروسکوپیک حتی در شرایط پیچیده مانند فیستولوژژونوستومی Roux-en-Y و گاسترکتومی توتال اشاره میکنند.
یک مدیریت قدم به قدم برای درمان استنوز معرفی شده است. در بعضی مطالعات به مداخلات دیلاتاسیون اندوسکوپیک اشاره شده و موفقیت آن در درصد بالایی از بیماران گزارش شده است.
با وجود تمامی شواهد موجود، هنوز بهترین راهحل برای مدیریت عوارض پس از اسلیو گاستروکتومی لاپاروسکوپیک معرفی نشده و به انجام کارآزماییهای بالینی برای دستیابی به بهترین درمان نیاز است.