مدیریت و درمان فیبریلاسیون دهلیزی
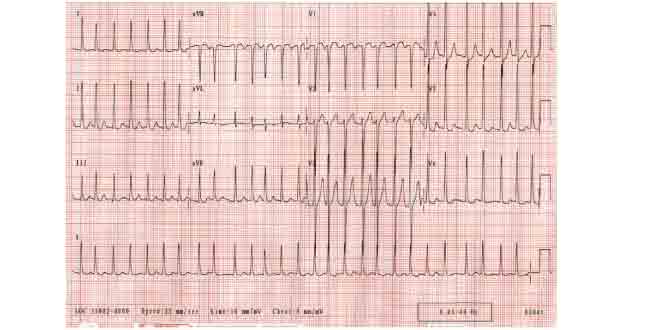
مدیریت و درمان فیبریلاسیون دهلیزی،فیبریلاسیون دهلیزی (AF) ارتباط قوی با سایر بیماریهای قلبی-عروقی، مانند نارسایی قلبی، بیماری عروق کرونر (CAD)، بیماری دریچهای قلب، دیابت و فشار خون بالا دارد. AF در واقع یک ضربان نامنظم و اغلب سریع است (تصویر).
مدیریت و درمان فیبریلاسیون دهلیزی
مکانیسم دقیقی که عوامل خطرساز قلبیعروقی فرد را مستعد ابتلا به AF میکند به طور کامل درک نمیشوند، اما تحت بررسی شدید قرار دارند. افزایش بیش از حد کاتکولامین، استرس همودینامیک، ایسکمی دهلیزی، التهاب دهلیزی، استرس متابولیک و فعال شدن آبشار نوروهومورال، همگی در بروز AF دخیل هستند.
علایم و نشانهها
تظاهرات بالینی AF، شامل طیف گستردهای از AF بدون علامت با پاسخ سریع بطنی به شوک کاردیوژنیک یا حوادث مغزیعروقی (CVA) ناتوان کننده می است. بیماران ناپایدار که نیاز به کاردیوورژن سریع DC دارند، عبارتند از:
– بیماران مبتلا به نارسایی احتقانی قلب (CHF)
– بیماران مبتلا به فشارخون پائین
– بیماران مبتلا به آنژین / ایسکمی کنترل نشده
– شرححال اولیه و معاینه فیزیکی عبارتند از:
– مستند سازی نوع بالینی AF (پراکسیسمال، مداوم، طولانیمدت پایدار یا دائمی)
– ارزیابی نوع، مدت زمان و فراوانی علائم
– ارزیابی عوامل پیشآگهیکننده (مثلا تقلا، خواب، کافئین، مصرف الکل)
– ارزیابی راههای پایان دهنده به AF (به عنوان مثال، مانور واگال)
– مستند سازی استفاده قبلی از آنتیآریتمیکها و عوامل کنترل کننده ضربان
– ارزیابی حضور بیماریهای قلبی زمینهای
– مستند سازی هر پروسیجر قبلی جراحی یا پرکوتانئوس AF ablation
– راه هوایی، تنفس و گردش خون (ABCs)
– علائم حیاتی (به خصوص تعداد ضربان قلب، فشار خون، تعداد تنفس و اشباع اکسیژن)
– ارزیابی سر و گردن، ریهها، قلب، شکم، اندامهای پایینی و سیستم عصبی
تشخیص
یافتههای الکتروکاردیوگرافی (ECG) 12- لیدی معمولا تشخیص AF را تایید میکند و شامل موارد زیر میشود:
– به طور معمول، ضربان نامنظم بطنی (مجموعه QRS)
– عدم وجود امواج گسسته P، که با موجهای نامنظم F جایگزین میشود
– ضربانهای هدایتی بیربط پس از سیکلهای بلند – کوتاه R-R (به عنوان مثال پدیده آشمن)
– ضربان قلب (معمولا ۱۱۰-۱۴۰ ضربان / دقیقه، به ندرت ۱۶۰-۱۷۰ ضربان / دقیقه)
– ضربانهای سرگردان
– هیپرتروفی بطن چپ
– بلوک شاخه باندل یا تاخیر هدایت داخل بطنی
– انفارکتوس میوکارد حاد یا سابقه آن
اکوکاردیوگرافی ترانستوراسیک (TTE) برای کاربردهای زیر مفید است:
– برای ارزیابی بیماری دریچهای قلبی
– برای ارزیابی حفره دهلیزی و بطنی و ابعاد دیواره
– برای تخمین عملکرد بطنی و ارزیابی ترومبی بطنی
– برای برآورد فشار سیستولیک ریوی (هیپرتانسیون ریوی)
– برای ارزیابی بیماری پریکارد
اکوکاردیوگرافی ترانسازوفاژیال (TEE) برای کاربردهای زیر مفید است:
– برای ارزیابی ترومبوس دهلیزی (به ویژه در اپندیکس دهلیز چپ)
– برای هدایت کاردیوورژن (اگر ترومبوس دیده شود، کاردیوورژن باید با تأخیر انجام شود).
مدیریت درمانی
پایههای مدیریت AF عبارتند از کنترل سرعت و ضدانعقاد، همچنین کنترل ریتم برای افرادی که بهطور علامتداری بوسیله AF محدود میشوند. تصمیم بالینی برای استفاده از استراتژی کنترل ریتم یا کنترل سرعت ضربان، نیاز به بررسی مجدد موارد زیر دارد:
– درجه علائم
– احتمال حفظ ریتم سینوسی پس از کاردیوورژن موفقیتآمیز
– وجود بیماریهای همزمان
– کاندیدا برای AF ablation.
آنتیکوآگولاسیون
گایدلاینهای کالج کاردیولوژی آمریکا/ انجمن قلب آمریکا/ جامعه ریتم قلب در مورد آنتیکوآگولاسیون برای بیماران مبتلا به AF غیردریچهای توصیه میکنند:
۱) بدون عامل خطر: عدم درمان با آنتیکوآگولاسیون یا درمان ضدپلاکتی
۲) یک عامل خطر متوسط: آسپیرین ۸۱ تا ۳۲۵ میلیگرمی در روز یا آنتیکوآگولانتها
۳) هر گونه عامل خطر بالا یا بیش از یک عامل خطر متوسط: آنتیکوآگولانتها
عوامل خطر برای ترومبوآمبولی در AF به قرار زیر هستند:
۱)عوامل پرخطر: استروک قبلی یا حمله ایسکمیک گذرا (TIA)، ترومبوامبولیسم سیستمیک یا سن ۷۵ سال و بالاتر.
۲)عوامل با خط متوسط: سن ۶۵ تا ۷۴ سال، جنس مونث، هیپرتانسیون، دیابت، نارسایی قلبی، بیماری شریانی (انفارکتوس قبلی میوکارد، بیماری شریان محیطی، پلاک آئورتیک).
آنتیکوآگولاسیون در موارد زیر اندیکاسیون دارد:
– درمان بیماران با تشخیص جدید AF و کسانی که در انتظار کاردیوورژن الکتریکی هستند، میتواند با هپارین داخل وریدی یا هپارین با وزن مولکولی پائین (۱ میلیگرم/ کیلوگرم دو بار در روز) آغاز شود.
– بهطور همزمان، بیماران میتوانند به طور سرپایی با وارفارین نیز تحت درمان قرار گیرند، در زمانی که در انتظار INR درمانی ۲ تا ۳ هستند.
– آنتیکوآگولانتهای خوراکی جدید جایگزین وارفارین در بیماران مبتلا به AF غیردریچهای میشوند. زمان شروع اثر آنها تقریبا سربع است و نیاز به فاصله بین هپارین/ LMWH را از بین میبرد. آنتیکوآگولانتهای خوراکی جدیدتر که توسط سازمان غذا و دارو تائید شدهاند، عبارتند از:
۱) یک مهارکننده مستقیم ترومبین: Dabigatran
۲) ۳ مهارکننده فاکتور Xa: Rivaroxaban, apixaban, edoxaban.
خطر خونریزی
انتخاب رژیم آنتیترومبوتیک مناسب باید بین خطر استروک و خطر خونریزی تعادل ایجاد کند. عواملی که خطر خونریزی را با یک آنتیکوآگولاسیون بیشتر میکنند، عبارتند از:
– سابقه خونریزی (قویترین عامل خطر پیشبینی کننده)
– سن کمتر از ۷۵ سال
– بیماری کبدی یا کلیوی
– بدخیمی
– ترومبوسیتوپنی یا مصرف آسپیرین
– هیپرتانسیون
– دیابت
– آنمی
– استروک قبلی
– خطر افتادن
– مستعدکنندههای ژنتیکی
– INR بالاتر از حد درمانی (برای وارفارین)
کاتتر ابلیشن در موارد زیر اندیکاسیون دارد:
۱) برای بیماران مبتلا به AF پاروکسیسمال علامتدار که دارودرمانی را تحمل نمیکنند و وضعیت آنها به داروهای کنترلکننده ریتم مقاوم است.
۲) به عنوان یک درمان برای بیماران مبتلا به AF علامتدار پایدار که دارودرمانی را تحمل نمیکنند و وضعیت آنها به داروهای کنترلکننده ریتم مقاوم است، قابل قبول است.
۳) یک جایگزین قابل قبول برای بیماران مبتلا به AF پاروکسیسمال علامتدار عودکننده که نباید با داروهای کنترلکننده ریتم تحت درمان قرار گیرند.